前列腺增生症与慢性前列腺炎临床关系的研究
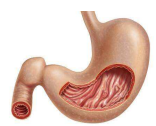
2011-12-02 16:19:33良性前列腺增生(BPH)和慢性前列腺炎(CP)是前列腺(可能是整个泌尿生殖道)发病最普遍的两种疾病。在男性一生中影响重大。对良性前列腺增生患者行活检、摘除或TURP术前列腺标本病检,经常可发现炎症细胞浸润。同样,BPH与CP在临床症状上也十分相似,常表现为下尿路症状(lower urinary tract symptoms,LUTS ),包括尿频、尿急、夜尿、尿不尽感等。所以当年轻男性主诉类似尿路症状时可能被诊断为慢性前列腺炎,而年长者可能诊断为良性前列腺增生,给选择治疗药物带来困扰。临床工作中,我们发现前列腺增生患者住院的根本原因在于其所产生的症状(故称其为症状性BPH)及其后果,而在他们当中有很高的比例并发慢性前列腺炎。本研究旨在对症状性BPH与CP的关系、病因及二者对LUTS的“贡献程度”做一初步探讨。 1 资料与方法 1.1 一般资料 我们对2005年10月~2007年10月在我院门诊就诊的123例BPH患者行前瞻性研究。本组资料均符合评判标准,年龄62~85岁。病程3~14年。均经直肠指检、超声等检查确诊为BPH。按前列腺体积分组,20~40 ml为Ⅰ度增生,40~60 ml为Ⅱ度增生,>60 ml为Ⅲ度增生。所有患者均已在门诊接受非那雄胺和α-受体阻滞剂联合治疗半年以上,但国际前列腺症状评分(IPSS)及生活质量评分(QOL)仍为中~重度。因症状性BPH(尿频、尿急、尿痛、夜尿增多、排尿困难)就诊,追问病史发现腰、小腹、会阴部不适、肛门坠胀痛等CP症状,行前列腺液常规(EPS)涂片和细菌培养,参照慢性前列腺炎症状评分标准(NIH-CPSI),作为慢性前列腺炎的诊断和分类标准。123例中合并CP者105例(85.4%)。其中Ⅰ度前列腺增生38例,合并CP 30例(78.9%),52例Ⅱ度增生者,合并CP 45例(86.5%),Ⅲ度增生者33例,合并CP 30例(90.1%)。血清前列腺特异抗原(PSA)升高或超声检查怀疑为肿瘤者未记入本组资料。 1.2 方法 所有患者在维持原有药物治疗基础上,根据EPS培养结果,选择敏感抗生素连续治疗4周。如未能取得EPS细菌阳性结果患者,根据经验选择抗生素,首选为磺胺类,次选为喹诺酮类药物。4周后重新评估患者的IPSS评分。 1.3 疗效评定标准 IPSS评分减少7分及以上为显效;IPSS评分减少1~6分为有效;IPSS评分未减少或增加为无效。 1.4 统计学方法 对三组的IPSS评分有效(显效+有效)率分别行t检验。 2 结果 前列腺增生体积与CP治疗有效率的关系,见表1。Ⅰ度与Ⅱ度前列腺增生患者的治疗有效率高于Ⅲ度前列腺增生的患者,差异分别有显著统计学意义(P<0.01),Ⅰ度与Ⅱ度前列腺增生患者有效率相比差异无统计学意义(P>0.05)。 表1 前列腺增生体积与CP治疗有效率的关系 3 讨论 BPH与CP都是泌尿外科常见病、多发病,两者之间有何关联,国内外学者尚无统一的认识。1937年Moore报道前列腺炎症在>60岁的患者尸检报告为5%~15.3%,1967年McNeal报道在91例成人尸检的前列腺标本中有40例(44%)。Kohnen等1979年报道在161例因良性前列腺增生症而行前列腺切除术中,炎症发生率为98.1%。夏同礼通过对300余例非正常死亡的尸检材料研究的结果表明,15~30岁前列腺炎的发生率为18%,BPH组织结构(基本结节)的发生率为6%;31~50岁两者发生率为别是29%和7%;51~90岁分别是26%和42%,随年龄增长而逐步递增。各家研究数据有很大的差异,考虑是与CP的诊断标准不同有关。在本课题的前期研究中发现,BPH并发CP的机会高达78.0%,说明由于前列腺增生症,许多CP实际发生率未能真实地反映出来。这首先可能是临床医师对BPH并发CP的重视程度不够,都认为CP是年轻人的“专利”,而忽略对老年患者行EPS等专项检查;其次BPH的症状与CP的症状有许多相似之处,在治疗上,临床医师往往更重视BPH所导致的并发症的预防,患者有任何的 LUTS症状都去BPH上寻找答案,即使检查已发现了前列腺炎,也认为不是引起LUTS症状的主要原因;部分BPH患者服用了α-受体阻滞剂,减轻了后尿道内压,使尿液反流前列腺的发症机会减少;因“尿路感染”服用抗生素对前列腺炎有治疗作用;前列腺炎多为局灶或多灶性,EPS检查可能存在假阴性而导致漏诊。以上原因,客观上使人们容易忽视前列腺炎的存在。 从本组资料来看,增生的腺体体积越大并发CP发病率越高。并发CP的发病率与前列腺大小呈正相关。研究表明,前列腺慢性炎症与前列腺增生具有互为诱导的关系。部分病例可能先有前列腺炎,推测是由浓缩前列腺液的化学诱导,导致T淋巴细胞在局部聚集。活化的淋巴细胞可释放炎症递质和生长因子,刺激凋亡抑制因子,最后导致前列腺的细胞增殖。而另一部分病例可能先患有前列腺增生,BPH可以造成前列腺导管的狭窄或闭塞,前列腺液排出不畅或滞留,加上前列腺解剖结构上其导管细长,弯曲,开口处口径小,有利于尿道病原菌进入腺体,不利于腺体炎性分泌物排出和引流。此外慢性炎性病变亦可使管腔狭窄,纤维组织增生,分泌物引流不畅,细菌可长期持续留在前列腺组织内,从而加剧了这一病理过程。此外有规律的定期排精可以帮助前列腺液(EPS)较彻底地排泄、更新和“疏通管道”,前列腺内出现较高的炎症性组织学改变可能与老年人性活动减少有关。所有这些不但是造成CP久治不愈的原因,病程的迁延亦可能是BPH时CP高发病率的原因之一。 在合并CP的BPH患者中,除BPH自身因素外,CP所导致的炎症水肿往往是诱发或加重膀胱出口狭窄或梗阻的主要因素之一,也是引起急性尿潴留的一个原因。本组我们对合并CP的BPH患者尝试使用抗生素治疗,患者主观排尿症状有不同程度的改善,可能为炎症消退后,对膀胱出口梗阻减轻所致。因此,在治疗BPH的同时有效地治疗CP能获得事半功倍的效果。 结论:BPH患者多合并慢性前列腺炎,腺体增生愈大CP发生率愈高。炎症与诱发膀胱出口梗阻有关联度,抗炎治疗对轻~中度BPH患者效果比重度BPH患者好。
本文部分内容来源于网络,如涉及版权问题请立即与微微健康网联系。
查看更多: 前列腺增生症与慢性前列腺炎临床关系的研究